診療・治療
Treatment
維持期
療養・障がい者施設等病棟でのリハビリテーション
療養病棟に入院の方を中心に、特殊疾患・人工呼吸器管理・脊髄損傷・透析療法中・循環器疾患の患者様、ショートステイをご利用の方に対して、専門知識を持ったスタッフが、一人一人に合わせたリハビリテーションを行っています。

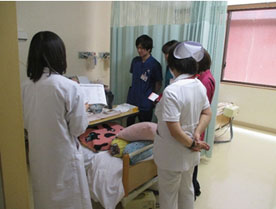
カンファレンス
病棟師長、リハビリテーションスタッフ、医療相談員などの多職種でのカンファレンスを実施し、情報共有を行っています。状況に応じて、本人やご家族の方にも参加して頂き、今後の退院や療養上のご不安、ご希望を伺います。

嚥下ラウンド
看護師長・ST・PT・OT・管理栄養士により、病棟ラウンドを実施しています。患者様のお食事がその嗜好・能力に適した形態・環境・姿勢で提供されているかを評価し、即時対応することで誤嚥の予防や十分な食事量の提供に努めています。
透析患者のリハビリテーション
当院には透析センターが併設しており、透析患者へのリハビリテーションも行っています。
透析導入後や、新たに病気やけがをした患者の体力向上と退院に向けた支援をしています。
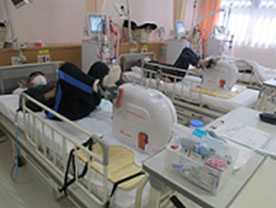
腎臓リハビリテーション
腎臓の機能が低下し、人工透析療法を行っている患者は末期腎不全に加えて様々な合併症によって筋力や体力が低下し、日常生活に苦労されている事もあります。
また透析患者の高齢化がすすんでおり、透析患者様に対するリハビリテーションの重要性はますます高まっています。
そのため、血圧やシャントの管理に十分注意したうえで、適切な運動を提供していきます。
透析患者への運動療法の効果
透析患者が運動療法を行う事で、体力や筋力の向上に加え、不安・うつの改善、貧血の改善、予後の改善が期待されます。
呼吸器センターでのリハビリテーション
人工呼吸器とは
なんらかの原因で呼吸をすることが困難になった方に対して、人工的に呼吸を行う機械の事を言います。人工呼吸器を使用している方の中には、肺に痰が溜まることで、肺全体に空気がいきわたらなくなる危険性があります。
RST(Respiration Support Team)・呼吸サポートチーム
人工呼吸器を装着した患者に対して、人工呼吸器の安全管理、口腔内の衛星管理、呼吸リハビリテーション、人工呼吸器の設定について医師、看護師、理学療法士、臨床工学技士、歯科衛生士にてディスカッションを行います。
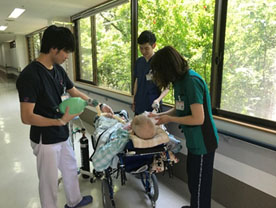
人工呼吸器装着下でのリハビリテーション
理学療法士・作業療法士・言語聴覚士が、身体機能・肺の状態を評価し、気道浄化や無気肺の予防、日常生活動作、趣味活動、コミュニケーション支援、嚥下訓練、発声練習などを行っています。身体を動かせる方は起き上がり、立ち上がり、歩行なども行っています。
また、段階を追って人工呼吸器を外す練習や、人工呼吸器からの離脱が困難な患者様にも他職種と各患者の身体状況を評価しながら、離床の促し、車椅子での散歩・花見なども行っています。
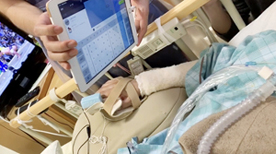
コミュニケーションの支援
人工呼吸器を装着されている方は、基本的に発声が出来ません。
患者様の残存機能に合わせて、文字盤、パソコンアプリケーションなどを利用して、意思疎通を図る工夫を行っております。
脊髄損傷患者のリハビリテーション
脊髄とは
脊髄は、脊椎(背骨)によって囲まれた脊柱管というトンネルを通り、脳からの指令を手や足などの末梢に伝えたり、反対に末梢からの信号を脳へ伝える役割を果たしています。顔面以外の運動や感覚はすべてこの脊髄を介して行われています。
脊髄はそれぞれ左右へ末梢への枝を出しており、その枝の出ている位置から髄節という単位に分類され、頚髄は8、胸髄は12、腰髄は5仙髄は5の髄節に分類されます。
脊髄が損傷されると
脊髄が損傷されると、その障害された部位より下へ脳からの指令が伝わらなくなり、また下からの信号が脳へ伝わらなくなります。そのため運動麻痺、感覚障害、自律神経障害、排尿障害、排便障害などの様々な障害が生じます。
脊髄は脳と同様に中枢神経に分類され、成人の場合、神経細胞が一度損傷されるとその再生は困難であり、いわゆる後遺症がその障害の程度により残ります。
脊髄損傷のリハビリテーション
損傷した部位の症状に対し機能回復の予測、残存機能の評価、合併症の派生予防を行い、それらの状況に対しリハビリテーションを(呼吸訓練、関節可動域訓練、筋力増強訓練、日常生活動作訓練など)を行います。

今後に向けて
患者様、ご家族とスタッフで話し合いを行い、今後の方向性を検討し、それに合わせた家屋環境や福祉用具の調整、社会資源の提案などを行っています。

緩和ケア病棟でのリハビリテーション
がん患者様の「生活の質の向上」「最期までその人らしい生活を送ること」を目的に、苦痛の緩和・個人の尊厳を守るために食事やトイレなどのセルフケア能力の維持・社会参加やご家族とより良い時間を過ごすことが出来るような支援しています。
また、ご希望があればご自宅に外出・外泊・退院される際のご不安を少しでも解消する為に、事前にご自宅を訪問し、環境調整や動作・介助方法の指導等を行います。
※当院は平成23年よりがん患者リハビリテーションを開始しています。


